Informação pública nº 266
Barra Velha, 30 de junho de 2016
Capacitação para os profissionais que trabalham nos serviços gerais
O objetivo é a padronização dos serviços
No dia 27 segunda-feira, foi realizada nas dependências da Secretaria Municipal de Saúde, uma capacitação para os profissionais que trabalham nos serviços gerais da Secretaria de Saúde, Unidades de Saúde e PA 24h.
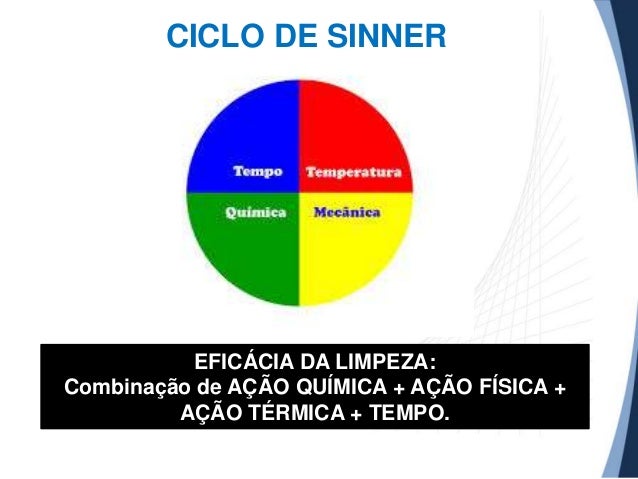
Os temas foram Saúde do Trabalhador e, Apresentação e Revisão do MANUAL DE PROCEDIMENTO OPERACIONAL PADRÃO DO SERVIÇO DE LIMPEZA (POPs)
O objetivo é a padronização dos serviços de limpeza e dos insumos, pois são ferramentas importantes para minimizar riscos de infecção e reduzir gastos.
Um serviço de limpeza com qualidade é imprescindível para manter ordem à manutenção e conservação das instalações e equipamentos além de fazer parte da organização do processo de trabalho.
Fonte:
Jociane P. Leal dos Santos
Secretaria Municipal de Saúde
Telefone: (47)34561067
Public information # 266
Barra Velha, June 30, 2016
Training for professionals working in general services
The goal is the standardization of services
On 27 Monday, it was held on the premises of the Municipal Health Department, a training course for professionals working in the General Services Department of Health, Health Units and PA 24.
The subjects were Occupational Health and Presentation and Review of OPERATING PROCEDURE MANUAL STANDARD CLEANING SERVICE (SOPs)
The goal is the standardization of cleaning services and inputs, they are important tools to minimize risk of infection and reduce spending.
A cleaning service quality is essential to maintain order to the maintenance and conservation of facilities and equipment as well as to the organization of the work process.
Source:
Jociane P. Leal dos Santos
Municipal Health
Phone: (47) 34561067
PESQUISA DE NALY DE ARAUJO LEITE CONFRONTANDO REALIDADES DA ÁREA HOSPITALAR MUNICIPAL E SEGURANÇA COM CAPACITAÇÃO DAS FUNCIONÁRIAS DA LIMPEZA MUNICIPAL DE BARRA VELHA - SC. - BRASIL.
Existem diferenças?
Claro,mas nada melhor que conhecer o que acontece nas unidades hospitalares de países de 1º mundo e confrontar informações, aprender,conhecer e conquistar realidades de países os quais por vezes pensamos que não seria possível. Boa leitura! Naly
Naly ARAUJO RESEARCH MILK CONFRONTING REALITY AREA HOSPITAL MUNICIPAL AND SAFETY TRAINING WITH THE BAR OF MUNICIPAL CLEANING employees OLD - SC. - BRAZIL.
Are there differences?
Sure, but nothing better than to know what happens in hospitals World 1 countries and compare information, learn, meet and conquer realities of countries which sometimes thought it would not be possible. Good reading! Naly
DOCUMENTO - ANVISA
O Dr. Samuel Dwane Thomas, residente em urologia do Hospital Episcopal na Filadélfia – EUA, estava realizando uma cirurgia denominada prostatectomia transuretral usando para isso um instrumento conhecido como ressectoscópio.
Repentinamente, na metade da operação, o instrumento falhou e o Dr. Thomas sofreu uma severa queimadura de origem elétrica, afetando diretamente a córnea de seu olho
direito (1).
Acidente no ambiente hospitalar é fato. Estes envolvem como citado no exemplo acima, o profissional da área da saúde como também pacientes, visitantes, instalações e
equipamentos. Muitos acidentes acarretam vários tipos de prejuízos, sendo que destes, alguns dão origem a ações legais movidas entre os envolvidos. Essa situação tem
ocorrido e sido registrada, com frequência, em países desenvolvidos. Visando compreender a origem destas lamentáveis situações, será apresentado um breve
histórico sobre a evolução da estrutura hospitalar que atende a grandes populações.
Para uma pessoa da Idade Média, seria inconcebível um tratamento médico da própria casa. Onde o doente poderia ser melhor tratado? Quem lhe poderia dispensar mais
cuidados pessoais do que a própria família e os próprios empregados? E, se não havia hospitais para os ricos, que podiam chamar o médico a sua casa, muito menos para as
pessoas do povo. O número de indigentes, com rendas contrastantes na época, deve ter sido imenso. Quando um deles não podia mais aguentar de pé, havia ainda o problema
de achar um lugar para morrer, ou ainda, para ocultar sua enfermidade, de estigmas como a lepra ou a sífilis, que o faziam intocável.
Quem abrigaria um estranho? Só as pessoas para quem as coisas do mundo e as classes sociais nada significassem. Isto é, somente os monges católicos sem seus mosteiros. (2).
Das raízes da hospit, hospites (estranho, forasteiro) viria o nome hospitium, que alguns monges atribuíam ao lugar em que alojavam os enfermos itinerantes que lhes vinham
pedir pousada. Das mesmas raízes viriam palavras como hóspede, hospital, hotel, hospício.
Analisando suas origens vemos, portanto, que o hospital era tido apenas, como um retiro de indigentes enfermos. Muitos, aliás, ainda o são, embora se dispensem aos internados
atenções médicas condizentes com a situação da época. O primeiro hospital brasileiro, que existe até hoje, foi fundado com esse objetivo, sendo esta a causa do seu nome:
Santa Casa de Misericórdia, em Santos, iniciativa de Brás Cubas, em 1543. Como todos os outros da época, principalmente na Europa, estava subordinados à Igreja Católica. Os hospitais subordinados ao Islã, também existiam e, eram superiores em condições de higiene, cuidados, instalações e medicamentos, sendo que o mais pretensioso foi
fundado no século X. (2,3).
Entretanto, foi só a partir do século XVIII, na Europa, que as autoridades civis começaram a construir e administrar hospitais, principalmente em Paris, Londres e Roma. Sociedades beneficentes, mantidas pelas classes dominantes, também passaram a dar sua contribuição. Em Hamburgo, lojistas construíram um sanatório para portadores
de varíola; os mercadores de seda de Bolonha fundaram o Hospital dos Inocentes.
Se vivesse hoje, aquele mesmo paciente rico da Idade Média acharia inconcebível, talvez, que não o tratassem em um hospital. O que causou a reviravolta? Certamente, os
avanços tecnológicos, os cuidados dispensados aos pacientes que vêm sendo aperfeiçoados a cada dia, as técnicas cirúrgicas inovativas, novos procedimentos e equipamentos de diagnóstico, os avanços farmacológicos e a melhor compreensão dos processos das doenças.
O amplo uso desses recursos também fez com que fosse introduzida nos hospitais uma complexidade de equipamentos e fármacos geradores de risco aumentando, no entanto,
a possibilidade de erros de procedimentos e uso incorreto dos mesmos (4).
Nesse ponto, é importante mencionar algumas definições e afirmações relacionadas a erros:
"O erro humano e uma decisão ou comportamento indesejável que reduz ou tem potencial para reduzir a eficácia, segurança ou performance de um sistema"(5);
"Erro de operação é a principal fonte de risco para hospitais que usam equipamento biomédico" (6);"...no mínimo, metade de todas as lesões ou mortes de pacientes relacionadas a equipamentos médicos envolvem o mau uso ou erro de operação feito pelo pessoal do hospital, incluindo falha ao seguir as instruções do fabricante" (7).
O futuro reserva aos profissionais que atuam na área da saúde, equipamentos e instrumentos mais sofisticados, bem como responsabilidades adicionais. Dentre outras coisas, esses profissionais deverão estar plenamente conscientes das possibilidades e riscos desses novos recursos, devendo, portanto, em conjunto com a instituição, examinar cuidadosamente cada risco e determinar a melhor forma de gerenciá-lo.
Em 1983, nos Estados Unidos, ocorreram 1.000.000 de incidentes com prejuízos na área hospitalar, dos quais 200.000 envolveram alguma forma de negligência (8). Em 1989, o
uso intensivo dos equipamentos médico-hospitalares, no mesmo país, resultou em torno de 10.000 acidentes (1 a cada 52 minutos), com um saldo de 1000 mortes (9).
Na Suécia, durante os anos de 1984 e 1985, foram analisados 306 equipamentos defeituosos que causaram acidentes fatais ou com sérias conseqüências. Verificou-se que 21% dos acidentes foram relacionados à manutenção incorreta, 26% com uso indevido e 46% com problemas de desempenho (10).
Cabe ressaltar que as conseqüências financeiras desses acidentes envolvem considerável soma em indenizações, devido a ações legais movidas por pacientes, os quais recebem alguma forma de dano quando sob cuidados do hospital (11, 12, 13).
Dr. Samuel Dwane Thomas, resident in urology at Episcopal Hospital in Philadelphia - USA, was performing a surgery called transurethral prostatectomy using it for an instrument known as resectoscope.
Suddenly, in the middle of the operation, the instrument failed and Dr. Thomas suffered a severe burn of electrical origin, directly affecting the cornea of your eye
right (1).
Accident in the hospital environment is fact. These involve as cited in the above example, the healthcare professional as well as patients, visitors, facilities and
equipments. Many accidents entail various types of losses, and of these, some give rise to legal actions brought between those involved. This situation has
occurred and been reported, often in developed countries. Seeking to understand the origin of these unfortunate situations, will be presented a brief
history of the evolution of hospital structure that caters to large populations.
For a person of the Middle Ages would have been inconceivable a doctor of própriacasa treatment. Where the patient could be treated better? Who would you pay more
personal care of the family itself and the employees themselves? And if there were hospitals for the rich, who could call the doctor at home, much less to the
common people. The number of indigents, with contrasting lace at the time, must have been immense. When one of them could not stand up, there was still the problem
to find a place to die, or to hide his illness, stigmas as leprosy or syphilis, which made him untouchable.
Who would house a stranger? Only people for whom the things of the world and social classes meant nothing. That is, only the Catholic monks without their monasteries. (two).
The roots of hospit, hospites (strange, stranger) would hospitium the name, which some monks They assigned to the place that housed itinerant sick who came to them
ask inn. The same roots would words like guest, hospital, hotel, hospice.
Analyzing its origins see, therefore, that the hospital was considered only as a retreat indigent sick. Many, indeed, still are, although they dispense to internees
medical attention consistent with the situation of the time. The first Brazilian hospital, which still exists today, was founded for this purpose, which is the cause of your name:
Santa Casa de Misericordia, in Santos, an initiative of Brás Cubas, in 1543. Like all others of the time, particularly in Europe, was subordinate to the Catholic Church. Hospitals subordinate to Islam, also existed and were superior in hygiene, care, facilities and medications, and the most pretentious was
founded in X. (2.3) century.
However, it was not until the eighteenth century in Europe, which the civil authorities began to build and manage hospitals, mainly in Paris, London and Pomegranate. charitable societies kept by the ruling classes also started to make their contribution. In Hamburg, shopkeepers built a sanatorium for people
smallpox; the Bologna silk merchants founded the Hospital of the Innocents.
If alive today, that same rich patients from the Middle Ages would find inconceivable, perhaps, than they treated in a hospital. What caused the turnaround? Certainly,
technological advances, the care given to patients who are being improved every day, innovative surgical techniques, new procedures and diagnostic equipment, pharmacological advances and better understanding of disease processes.
The widespread use of these resources also made it introduced in hospitals complexity of equipment and risk generating drugs increasing, however,
the possibility of procedural errors and misuse thereof (4).
At this point, it is important to mention some definitions and statements related to errors:
"Human error and a decision or undesirable behavior that reduces or has the potential to reduce the efficacy, safety or performance of a system" (5);
"Operation Error is the main source of risk for hospitals that use biomedical equipment" (6) "... at least half of all injuries or patient deaths related to medical equipment involving misuse or made operation error by the hospital staff, including failure to follow the manufacturer's instructions "(7).
The future holds the professionals who work in health care, more sophisticated equipment and instruments, as well as additional responsibilities. Among other things, these professionals should be fully aware of the possibilities and risks of these new features and should therefore, together with the institution, carefully examine each risk and determine how best to manage it.
In 1983, the United States, there were 1,000,000 incidents with losses in the hospital, of which 200,000 involved some form of negligence (8). In 1989, the
intensive use of medical equipment, in the same country, resulted in around 10,000 accidents (1 every 52 minutes), with a balance of 1,000 deaths (9).
In Sweden, during the years 1984 and 1985 were analyzed 306 faulty equipment that caused fatal or serious consequences accidents. It was found that 21% of accidents were related to improper maintenance, 26% misuse and 46% with performance problems (10).
It is noteworthy that the financial consequences of these accidents involve considerable sum in damages due to lawsuits filed by patients, who receive some form of damage while under hospital care (11, 12, 13).
Recentemente, através da Portaria nº 5 de 17 de agosto de 1992, do Ministério do trabalho, ficou estabelecido que a CIPA terá como obrigatoriedade adicional a confecção de denominado "Mapa de Riscos". Esse mapa deverá ser confeccionado com auxílio do SESMT e terá como finalidade básica fazer uma representação gráfica do reconhecimento dos riscos existentes nos diversos locais de trabalho, a conscientização e informação dos trabalhadores através da fácil visualização dos riscos existentes na Empresa.
Os riscos serão simbolizados por círculos de três tamanhos: pequeno com diâmetro de 2,5 cm; médio com diâmetro de 5 cm e grande com diâmetro de 10 cm, conforme sua
gravidade e em cores, conforme o tipo de risco, relacionados no quadro seguinte (Fonte:
Portaria nº 5, de 17.08.92, do Diretor do Departamento Nacional de Segurança e Saúde
do Trabalhador, publicada no Diário Oficial da União em 20.08.92).
Cores Representativas dos Riscos Ambientais
RISCOS AMBIENTAIS CORES REPRESENTATIVAS
Agentes Físicos - Verde
Agentes Químicos - Vermelho
Agentes Biológicos - Marrom
Agentes Ergonômicos - Amarelo
Agentes Mecânicos - Azul
Riscos Locais - Laranja
Riscos Operacionais - Preto
Recently, through Ordinance No. 5 of 17 August 1992, the Ministry of Labour, it was established that the CIPA will have the additional requirement to making called "Risk Map". This map should be made with the aid of SESMT basic purpose and will make a graphic representation of the recognition of the risks in the various workplaces, awareness and information of employees through the easy viewing of existing risks in the Company.
The risks will be symbolized by three circles sizes: small diameter of 2.5 cm; average diameter of 5 cm and large diameter 10 cm, according to its
gravity and color, depending on the type of risk, listed in the table below (Source:
Ordinance No. 5 of 08/17/92, the Director of the National Department of Health and Safety
Worker, published in the Official Gazette on 20.08.92).
Representative colors Environmental Risk
ENVIRONMENTAL COLOURS REPRESENTING RISKS
Green Physical Agents
Red Chemical Agents
Biological agents Brown
Ergonomic Yellow Agents
Agents Mechanical Blue
Orange Local Risks
Black Operational Risks
Riscos físicos no ambiente hospitalar
Os principais agentes físicos encontrados no ambiente hospitalar são o calor, ruído, radiações ionizantes, radiações não-ionizantes e pressões anormais. Embora os níveis de
iluminação sejam relacionados diretamente a problemas de saúde, sua análise é feita por estar relacionada a todas as atividades de trabalho.
Calor
O calor é uma forma de energia que pode ser transmitida de um corpo para outro, por radiação, condução ou convecção. A quantidade desta energia (recebida ou entregue) é determinada pela variação de temperatura do corpo que cedeu ou recebeu calor.
A transmissão por radiação é feita através de ondas eletromagnéticas que transmitem através do ar e do vácuo. A transmissão de calor por radiação é feita através do contato
direto entre as partes que recebem e as que cedem calor. A transmissão de calor por convecção se faz através de massas de ar que ao se aquecerem diminuem sua densidade,
de modo que tornando-se mais leves, sobem, dando lugar a massas de ar mais frias que a primeira.
a) Reconhecimento do risco
O calor é largamente utilizado no ambiente hospitalar, nas operações de limpeza, desinfecção e esterilização dos artigos e áreas hospitalares. Também, no preparo de alimentação pelos Serviços de Nutrição e Dietética (SND) e nos laboratórios de análise clínica no preparo de soluções especiais. Há, ainda, o uso do calor para geração de
condições de conforto ambiental, principalmente em regiões de clima frio.
É empregado, ainda, com finalidade terapêutica como nos casos de berços aquecidos e incubadoras utilizados nos tratamentos de recém-nascidos; em equipamentos de
diatermia, que adotam o uso de radiofrequência para produção de calor nos tecidos vivos; unidades eletrocirúrgicos ou raios "laser" empregados em sofisticadas técnicas cirúrgicas, visando de modo geral o corte e coagulação do tecidos humanos.
physical risks in the hospital environment
The main physical agents found in the hospital environment are heat, noise, ionizing radiation, non-ionizing radiation and abnormal pressures. Although the levels of
lighting are directly related to health problems, their analysis is to be related to all work activities.
Heat
Heat is a form of energy that can be transmitted from one body to another by radiation, conduction or convection. The amount of energy (received or delivered) is determined by body temperature variation that gave or received heat.
The transmission is made by radiation of electromagnetic waves transmitted through the air and vacuum. The heat transfer by radiation is performed by contacting
direct between the parties receiving and handing over heat. Heat transmission by convection occurs through air masses are heated to decrease its density,
so becoming lighter, rises, resulting in cooler air masses than the first.
a) Risk Recognition
Heat is widely used in the hospital environment, the cleaning, disinfection and sterilization of articles and hospital areas. Also, the food prepared by the Nutrition and Dietetic Services (SND) and clinical analysis laboratories in the preparation of special solutions. There is also the use of heat to generate
environmental comfort conditions, especially in cold climates.
It is used also for therapeutic purposes and in cases of radiant warmers and incubators used in the treatment of newborns; in equipment
diathermy, which adopt the use of radiofrequency to heat production in living tissues; electrosurgical units or "laser" beam used in sophisticated surgical techniques, aimed generally cutting and coagulation of human tissues.
O calor, quando em quantidade excessiva (sobrecarga térmica) pode causar efeitos indesejáveis sobre o corpo humano. Dentre esses efeitos citamos:
Golpe de calor: Ocorre quando realizam-se tarefas pesadas em ambientes muito quentes. Quando a fonte de calor é o sol, o golpe de calor é chamado de insolação. São sintomas: o colapso, convulsões, delírio, alucinações e coma sem aviso prévio.
Prostação térmica por queda do teor de água (desidratação): Ocorre quando a água eliminada por sudorese não é resposta através do consumo de líquidos. É caracterização pelo aumento de líquidos. É caracterizada pelo aumento da pulsação e da temperatura do corpo. A ingestão de líquidos de forma racional durante a jornada de trabalho é a medida preventiva adequada.
Prostação térmica pelo decréscimo do teor de sal: É produzida quando o consumo de sal é insuficiente para substituir as perdas de cloreto de sódio causadas pela sudorese.
Ocorre, principalmente, com as pessoas que bebem água em abundância, sem a devida reposição de sal. São sintomas: a fadiga, tonturas, náuseas, vômitos e cãibras musculares.
Em geral, atividades prolongadas podem provocar sobrecarga térmica, principalmente quando realizadas em ambientes mal ventilados. São exemplos de atividades as que se seguem: manutenção em equipamentos de esterilização que utilizam calor; trabalhos nas proximidades de caldeiras geradoras de vapor, em obras de construção civil que não raro acontecem em hospitais, em cozinhas, próximos a fogões e fornos...
Outros efeitos nocivos da sobrecarga térmica são a fadiga transitória, algumas enfermidades das glândulas sudoríparas, edemas ou inchaços das extremidades (pés e tornozelos), aumento da susceptibilidade à outras enfermidades, diminuição da capacidade de trabalho, catarata, etc.
Com relação aos efeitos nocivos do calor no ambiente hospitalar há que se considerar dois fatores: o paciente e o funcionário. Os casos em que o paciente pode vir a ser
vitimado por calor excessivo geralmente se dão durante o uso de alguns equipamentos ou sistemas empregados para a prática médica, como por exemplo, queimaduras com
bisturi elétrico, nos procedimentos de cardioversão ou desfibrilação e queimaduras pelo uso de cobertores ou colchões aquecidos. O funcionário no ambiente hospitalar está
sujeito a fontes de calor nos seguintes ambientes: centro de esterilização de materiais, serviços de nutrição e dietética, lavanderia hospitalar e casas de caldeiras.
No centro de esterilização de materiais, as fontes de calor são provenientes de estufas e autoclaves. Estas fazem uso de calor na forma seca ou na forma de vapor saturado, com
o objetivo de esterilizar materiais que têm boa resistência ao calor. Nos serviços de nutrição e dietética as fontes de calor são os fornos, fogões, equipamentos para fritura
de legumes e produtos animais, banho-maria e caldeirões.
A lavanderia hospitalar, nos cuidados com a limpeza e desinfecção de roupas, emprega largamente fontes de calor como água quente, vapor ou mesmo calor gerado através de
resistências elétricas. O calor é empregado em calandras, secadoras e máquinas de lavar.
Os hospitais que fazem uso de geração de vapor centralizado possuem mais um ponto de geração de calor, a casa de caldeiras.
Uma das formas de se reconhecer os efeitos nocivos ocasionados pelo calor em determinado ambiente de trabalho é a avaliação clínica dos sintomas apresentados pelo
funcionário que desenvolve atividades em algum dos ambientes descritos anteriormente.
b) Avaliação do risco
Legalmente, há que se fazer a análise do ambiente de trabalho. Essa análise é feita utilizando-se o equipamento denominado de "árvore de termômetros". Os aspectos de cálculo e metodologia legal estão mencionados na NR-15 da Portaria nº 3.214/78. Essa avaliação visa determinar os períodos de descanso a que o trabalhador tem direito, segundo os tipos e ambientes de trabalho. Essa atividade deve ser realizada por um engenheiro de segurança ou médico de trabalho.
The heat when in excessive quantities (thermal overload) may cause undesirable effects on the human body. Among these effects we quote:
Heat stroke: Occurs when held up heavy tasks in hot environments. When the heat source is the sun, heat stroke is called heat stroke. They are symptoms: the collapse, convulsions, delirium, hallucinations and coma without notice.
heat prostration for the falling water content (dehydration): Occurs when water is not eliminated by sweating response through fluid intake. It is characterized by increased fluid. It is characterized by increased heart rate and body temperature. Fluid intake rationally during the working day is the appropriate countermeasure.
heat prostration by decreasing the salt content: It is produced when salt intake is insufficient to replace losses of sodium chloride caused by sweating.
It occurs mainly in people who drink plenty of water, without proper replacement salt. They are symptoms: fatigue, dizziness, nausea, vomiting and muscle cramps.
In general, prolonged activity can cause thermal overload, especially when conducted in poorly ventilated environments. Examples of the following activities: maintaining sterilization equipment using heat; work near-generating steam boilers in construction works that often occur in hospitals, kitchens, near stoves and ovens ...
Other harmful effects of thermal overload are transient fatigue, some diseases of the sweat glands, edema or swelling of the extremities (feet and ankles), increased susceptibility to other diseases, decreased ability to work, cataracts, etc.
Regarding the heat harm in the hospital has to consider two factors: the patient and the employee. The cases in which the patient might be
victimized by excessive heat often occur during the use of some equipment or systems used for medical practice, such as burns
electrocautery, the cardioversion or defibrillation procedures and burns when using blankets or heated mattresses. The employee in the hospital is
subject to heat sources in the following environments: sterilization center materials, nutrition and dietetics services, hospital laundry and boiler rooms.
In the center of sterilizing materials, heat sources are from autoclaves and ovens. These make use of heat in the dry form or in the form of saturated steam, with
in order to sterilize materials that have good heat resistance. In nutrition and dietetics services heat sources are the ovens, equipment for frying
vegetable and animal products, bath and cauldrons.
The hospital laundry, in the care of the cleaning and disinfection of clothes, largely employs heat sources such as hot water, steam or heat generated by
electrical resistances. The heat is used on calenders, dryers and washing machines.
Hospitals that use centralized steam generation have another point of heat generation, the boiler house.
One way to recognize the harmful effects caused by the heat in a workplace is the clinical evaluation of symptoms presented by
employee who carries out activities in any of the previously described environments.
b) Risk assessment
Legally, it is necessary to do the analysis of the work environment. This analysis is done using the equipment called "tree of thermometers." Aspects of calculation and legal methodology are mentioned in NR-15 of Decree No. 3.214 / 78. This assessment is to determine the periods of rest to which the worker is entitled, according to types and work environments. This activity must be performed by a safety engineer or medical work.
Umidade
Umidade excessiva no ambiente hospitalar não é comum, embora possa ser encontrada em construções cujos projetos originais foram mal concebidos ou por influência do
meio externo. Em alguns casos ocorre a redução do recebimento do sol nas edificações hospitalares por se encontrarem bem próximos a estas construções, árvores e outros obstáculos que impedem a ação da luz solar direta.
a)Reconhecimento do risco
As lavanderias, devido às atividades de higiene e limpeza, são os locais onde mais se faz uso de água dentro do ambiente hospitalar. São os ambientes onde facilmente é
reconhecida a umidade. Outros ambientes de trabalho podem ter problemas com umidade excessiva, devido a danos nas tubulações de água ou mesmo de esgoto.
A umidade é, geralmente detectada por, inspeção visual. É necessário se identificar manchas nas paredes e pisos, decorrentes de infiltrações de água. Também é imprescindível verificar o excesso de água em locais de passagem ou de realização de serviços de eletricidade, por ocasião da época de chuvas intensas.
b)Avaliação do risco
A umidade presente no ar deverá ser avaliada através da utilização de equipamentos específicos, como o termo-higrômetro. Os valores obtidos devem ser avaliados em
função da finalidade do ambiente. Em alguns casos, a avaliação pode ser feita por inspeção visual
fonte: continuem a leitura deste material http://portal.anvisa.gov.br/documents/33852/271855/Seguran%C3%A7a+no+ambiente+hospitalar/473c5e32-025a-4dc2-ab2e-fb5905d7233a
http://www.anvisa.gov.br/hotsite/pdvisa/protocolo_acao.pdf
http://pt.slideshare.net/berconsultoria/limpeza-e-higienizao-hospitalar
http://pt.slideshare.net/berconsultoria/limpeza-e-higienizao-hospitalar
PESQUISA: NALY DE ARAUJO LEITE
Eu, acredito, como formada em Técnico de Enfermagem e Direito que, esses cursos deveriam ser administrados com a "intenção e preocupação" de beneficiar ambas as partes:
1 - funcionárias como tal, seus direitos e obrigações "também" segundo as legislações no exercício de suas funções;
2 - o Poder Executivo contratante, Unidades de Saúdes, Hospitais, PA e outros.
É o que penso. Saúde a todos!
I believe, as a degree in Nursing and Law technician, these courses should be administered with the "intent and concern" to benefit both parties:
1 - employees as such, their rights and obligations "also" according to the law in the exercise of their functions;
2 - the executive contractor health nurse Units, Hospitals, PA and others.
It's what I think. Health to all!










Nenhum comentário:
Postar um comentário